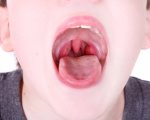
Что является причиной кариеса и как бороться с ним в домашних условиях?
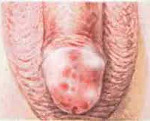
Зубные полости, либо кариес, представляют собой крохотные отверстия в жесткой поверхности зубов. Они вызваны микробами на поверхности зубов, образующими кислоту…
Как лучше спать ночью: в одежде или без
Те, кто дремлет вполне нагим, уже сделали собственный верный выбор. Но в чем лучше спать ночкой тем, кто не…
Как не заболеть коронавирусом
7 января 2020 года органы здравоохранения Китая в связи со вариантами пневмонии официально объявили о обнаружении в городке Ухань новейшего…
Можно ли заразиться коронавирусом от кошки, собаки
Когда дома живет кошка либо собака, то при продолжающих не стихать новостях о Covid-19, животрепещущим остается вопросец — Можно…
Ученые предупредили о смертельно опасных последствиях приема витаминов С и Е
Антиоксиданты, такие как витамины (группа низкомолекулярных органических соединений относительно простого строения и разнообразной химической природы) С и Е, стимулируют рост…
«Неожиданно заболели глаза»: как бороться с воспалениями
+ A — Докторы окрестили современные способы исцеления конъюнктивита Почти все всераспространенные заболевания (нарушения нормальной жизнедеятельности, работоспособности) глаз сопровождаются воспалениями.…
Последствия коронавируса: опасные и неприятные
Кто-то уже переболел COVID в легкой, средней либо тяжеленной форме и считается выздоровевшим, а кому-то, к огорчению, ещё придется…
Оральные контрацептивы – обзор и выбор препаратов
Предупреждение пришествия ненужной беременности – это здравый подход, помогающий предупредить огромное количество заморочек. Современные средства основаны на физиологии (Физиология…
Борьба с пролежнями: основы ухода за лежачими больными
Пролежни могут появляться у людей хоть какого возраста, если они не могут без помощи других поменять положение тела. К примеру,…
Медицина компетенций МЕДСИ: современные подходы в педиатрии обсудили на конференции в Москве
+ A — Современные тенденции и вопросцы в педиатрии и детской хирургии обсудили ведущие специалисты на одноименной научно-практической конференции Мероприятие…
5 причин, по которым ночные линзы MoonLens нужны детям и подросткам
Время чтения: 7 минут Размещено 26.07.2023, 26.07.2023 обновлено 26.07.2023 Можно ли вернуть зрение без очков, дневных контактных линз либо операции?…
Эксперты рассказали о хроническом дефиците врачей в российских поликлиниках
+ A — С каждым годом неувязка будет лишь усугубляться В региональных больницах чертовски не хватает докторов. О этом в…