Застойная почка (Нефрогенная венозная гиперемия, Сердечная почка, Хронический кардиоренальный синдром)
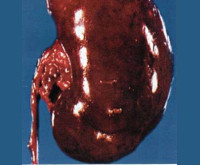
Застойная почка – это комплекс конфигураций в структуре тканей почек, который развивается на фоне дефицитности кровообращения (Кровообращение — важный фактор в жизнедеятельности организма человека и ряда животных), включает венозную гиперемию и дистрофию извитых канальцев. Выраженность симптомов коррелирует со степенью расстройств кровообращения (Кровообращение — важный фактор в жизнедеятельности организма человека и ряда животных). Для очевидной стадии приемлимо уменьшение дневного диуреза, доминирование ночного мочеиспускания над дневным, изменение свойства выделяемой мочи. Диагноз (медицинское заключение об имеющемся заболевании) устанавливают на основании лабораторных (ОАМ, биохимия крови (внутренней средой организма человека и животных), дневная протеинурия) и инструментальных (УЗИ (Ультразвуковое исследование — неинвазивное исследование организма человека или животного с помощью ультразвуковых волн) почек, КТ (Компьютерная томография — метод неразрушающего послойного исследования внутренней структуры объекта) либо МРТ (Магнитно-резонансная томография — томографический метод исследования внутренних органов и тканей с использованием физического явления ядерного магнитного резонанса)-ангиография) исследовательских работ. Исцеление ориентировано на корректировку сердечно-сосудистых нарушений, поддержку функции почек.
Оглавление
Общие сведения
Застойная почка (сердечная почка, нефрогенная венозная гиперемия, приобретенный кардиоренальный синдром (совокупность симптомов с общим патогенезом)) развивается при прогрессировании приобретенной сердечной дефицитности. В возрасте до 45-50 лет патология почаще встречается у парней, так как они наиболее подвержены кардиологическим болезням. Опосля 65 лет застойная почка идиентично нередко регится у обоих полов. Нефрологи указывают, что адекватный контроль конгестивных явлений с одновременным улучшением либо сохранением работы почек является главный целью в терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания) ХСН и кардиоренального синдрома. По данным разных источников, распространенность нарушения функций почек при ХСН составляет 20-65%.
Застойная почка
Предпосылки
При приобретенном застойном кардиоренальном синдроме II типа конфигурации вначале наблюдаются в сердечно-сосудистой системе, и лишь позже присоединяются нарушения со стороны почек. Основная причина – нарушение почечного кровотока (тока внутренней среды организма) на фоне понижения размера сердечного выброса при ряде кардиологических болезней: декомпенсированной гипертонии, легочном сердечко, генерализованном кардиосклерозе и пр. При изменении насосной функции сердца хоть какой этиологии выявляются общие морфологические и многофункциональные конфигурации в почках. В базе патологического процесса может лежать:
- Слабость миокарда. Повреждение сердечной мускулы проявляется слабенькими сокращениями из-за понижения внутрижелудочкового давления. В итоге отмечается недостающий выброс притекающей крови (внутренней средой организма человека и животных) в артерии (артерии — сосуды, несущие кровь от сердца к органам, в отличие от вен, в которых кровь движется к сердцу) огромного и малого кругов. ИБС и инфаркт миокарда в 70% осложняются уменьшением насосной функции.
- Кардиальные пороки. При декомпенсированных пороках сердечные сокращения также ослаблены, мышечной энергии не хватает на продвижение крови (внутренней средой организма человека и животных) через суженные отверстия. Неполное смыкание клапанного аппарата приводит к частичному возврату крови (внутренней средой организма человека и животных) назад в сердечную камеру и венозные сосуды.
- Уменьшение вместимости полостей сердца. Ограничение емкостей кардиальных полостей из-за субэндокардиального тромбоза, фиброэластоза, утолщения стен желудочков и перегородки с субаортальным стенозом проявляется уменьшением сердечного выброса и понижением кровотока (тока внутренней среды организма). Наблюдается при эндокардите Леффлера, гипертрофической кардиомиопатии, остальных патологиях.
- Скопление воды в полости перикарда. Отсутствие достаточного расширения кардиальных полостей в диастолу из-за скопления воды в итоге воспаления нередко завершается облитерацией за счет организации фиброзного экссудата. Фиброзные массы прорастают грануляциями и сосудами, соединительная ткань (мед. система клеток и межклеточного вещества, объединённых общим происхождением, строением и выполняемыми функциями) равномерно грубеет, сердечко оказывается погруженным в пласт коллагена. Это препятствует сократительной деятельности миокарда.
К факторам, содействующим прогрессу застойного кардиоренального синдрома, относят сладкий диабет, астму, гиперфункцию щитовидной железы и ряд остальных болезней. У 25% нездоровых с кардиоваскулярной дефицитностью диагностируют приобретенную обструктивную болезнь легких на фоне астмы, что является предвестником неблагоприятного течения патологии. Переизбыток тиреотропных гормонов наращивает нагрузку на миокард с его следующим ослаблением.
Сопутствующие тревожно-депрессивные расстройства отражают тяжесть симптомов застойной ХСН. Они могут плохо влиять на общий процесс через поведенческие причины, увеличивающие сердечно-сосудистый риск. К таким относят курение, злоупотребление спиртным, малоподвижность. Подтверждено, что пациенты с депрессией наименее привержены терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания), что может содействовать наиболее резвому наступлению декомпенсированной стадии ХПН при застойной почке.
Патогенез
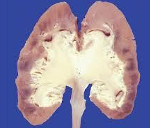
Застойное сердечко не может обеспечить достаточный выброс крови (внутренней средой организма человека и животных) в сосудистое русло, что проявляется уменьшением почечного кровотока (тока внутренней среды организма) в большей степени в корковом слое за счет спазма артериол и венозного полнокровия. В итоге нарушается клубочковая фильтрация, вода и натрий скапливаются в организме. Капиллярно-паренхиматозный блок увеличивает гипоксию тканей. Резкое спазмирование внутрипочечных артериальных сосудов порождает дистрофические нарушения с вовлечением канальцевого эпителия (Эпителий лат. epithelium, от др.-греч. — — сверх- и — сосок молочной железы), развитием склерозирования стромы почек.
Гиперстимуляция ренин-ангиотензин-альдостероновой системы (РААС) проявляется вторичным гиперальдостеронизмом, что ухудшает гипернатриемию. Задержка натрия и воды содействует скоплению транссудата в органах и межуточной ткани (Строение тканей живых организмов изучает наука гистология), включая почку. При морфологическом исследовании визуализируются расширенные из-за гиперволемии вены и капилляры, включая клубочковые. Имеет пространство отек (избыточное накопление жидкости в органах), пролиферация соединительнотканных структур, что получило заглавие цианотической индурации. У 50% людей с сердечной почкой, в особенности при гипертонической заболевания, артериолы склеротически изменены.
Симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) застойной почки
Симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) сердечной почки возникают при выраженной кардиоваскулярной дефицитности. Основная клиника – уменьшение выделяемого количества мочи в течение суток, позывы на мочевыделение в большей степени в ночные часы (в норме дневной диурез составляет 80%, а ночной – 20%).Отеки (избыточное накопление жидкости во внеклеточных тканевых пространствах организма) могут уменьшаться либо исчезать опосля сна. У неких пациентов увеличивается артериальное давление (больше – систолическое), что обосновано активизацией РААС, повышением размера циркулирующей воды, артериоспазмом. За счет задержки воды вероятны жалобы на повышение веса, чувство распирания, отеки (избыточное накопление жидкости во внеклеточных тканевых пространствах организма).
У большинства нездоровых с застойной гиперемией на ранешном шаге азотемии нет, но стойкая олигурия (уменьшение диуреза до критичных значений наименее 200-300 мл мочи в день) может привести к скоплению азотистых оснований, повышению уровня креатинина и мочевины. В этом случае возникают жалобы на выраженную слабость, тошноту (Тошнотa — тягостное ощущение в подложечной области), утрату аппетита. Количество мочи уменьшено, хворого волнует изнуряющий дерматологический зуд. Нарастающая слабость, утомляемость и бледнота объясняются анемией, что типично для ХПН.
Отягощения
Основное отягощение застойной гиперемии – полная утрата многофункциональной возможности почек с присоединением терминальной стадии ХПН. Ренальная нефункциональность встречается у 2/3 пациентов с сердечной дефицитностью. Томная форма ХПН существенно утяжеляет течение кардиоваскулярной патологии, при их одновременном прогрессировании нередко наступает смертельный финал. Смерти нефронов содействует ишемия (Ишемия (лат. ischaemia, — задерживаю, останавливаю — кровь) — местное малокровие, чаще обусловленное сосудистым фактором (сужением или полной обтурацией просвета артерии), приводящее к временной дисфункции или стойкому повреждению ткани или органа) почек, она же приводит к присоединению вторичной микробной флоры, что вызывает воспалительный процесс.
Ряд болезней (ревматизм, склероз, гипертоническая болезнь) сами по для себя изменяют морфологическую структуру почек и их функционирование, ХСН и развитие венозного полнокровия ухудшают утрату функций. Если сократимость миокарда нарушена существенно, не считая понижения СКФ регистрируют повышение плазменной концентрации натрийуретических пептидов. Это приводит к острой декомпенсации ХСН. У 25-70% таковых нездоровых диагностируют острое повреждение почек, что делает условия для предстоящего прогрессирования ХБП.
Диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента)
Симптомокомплекс «застойная почка» устанавливают при оценке жалоб, сопутствующей кардиоваскулярной патологии, данных лабораторно-инструментального обследования. Не постоянно можно найти, что было сначало – хроническое болезнь сердца либо почек, потому деление болезней почти во всем условное. Пациенту может потребоваться консультация узеньких профессионалов: эндокринолога, уролога. Метод диагностики описывает нефролог, патологию подтверждают:
- Общий анализ мочи. В ОАМ отмечают кислую реакцию, высочайший удельный вес из-за усиленной экскреции мочевины, завышенное содержание белка. Цвет урины насыщенный, черный. В осадке определяются лейкоциты, эритроциты, гиалиновые и зернистые цилиндры в маленьком количестве. Высочайшая плотность мочи – главный аспект, позволяющий дифференцировать застойную почку от почечной дефицитности. В предстоящем по мере понижения СКФ удельный вес становится низким.
- Дневная протеинурия. При однократном выявлении микро- либо макроальбуминурии возникает подозрение на нарушение почечной функции, окончательный вывод делают на основании повторного исследования. Анализ мочи на суточную протеинурию у пациента с ренальной гиперемией указывает содержание белка от 1-3 г/сут.
- Определение СКФ. Оценка скорости клубочковой фильтрации проводится у всех лиц с застойной дефицитностью и кардиоренальным синдромом (В медицине и психологии, термин синдром ссылается на ассоциацию некоторого количества клинически распознаваемых симптомов). Для расчетов нефрологи употребляют особые формулы Кокрофта-Голта, MDRD1, MDRD2 и пр. Стойкое понижение СКФ в течение 3 месяцев (наименее 60 мл/минутку) свидетельствует о приобретенном заболевании почек, а СКФ наименее 90 мл/мин – о приобретенной ренальной нефункциональности.
- Визуализационные методики. На сонограммах лоцируются увеличенные в размерах почки с нечеткой дифференцировкой паренхимы. Эти конфигурации в ряде наблюдений преходящие, по мере компенсации сердечной дефицитности картина может нормализоваться. МРТ (Магнитно-резонансная томография — томографический метод исследования внутренних органов и тканей с использованием физического явления ядерного магнитного резонанса) и КТ (Компьютерная томография — метод неразрушающего послойного исследования внутренней структуры объекта)-ангиография в диагностике сердечной почки наиболее предпочтительна, чем УЗДГ, потому что исследование указывает состояние даже маленьких сосудов, индивидуальности кровотока (тока внутренней среды организма).
Дифференциальный диагноз (медицинское заключение об имеющемся заболевании) проводят с гломерулонефритом, амилоидозом, инфарктом почки. Венозное полнокровие является противопоказанием к выполнению биопсии, потому нозологическую форму определяют при помощи лабораторных и инструментальных способов исследования. Если нет выраженных клинических проявлений со стороны сердца, но у пациента диагностирована застойная почка, показано дообследование для исключения латентных патологий: подострого бактериального эндокардита, системного васкулита и др.
Исцеление застойной почки
Терапевтические мероприятия ориентированы на наивысшую компенсацию застойной ХСН, уменьшение симптомокомплекса сердечной почки. По мере активации РААС прогрессирует патологический процесс с развитием фиброза в почках и сердечко, потому принципиально преждевременное начало терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания). Пациента с ухудшением самочувствия и отрицательной динамикой клинико-лабораторных характеристик госпитализируют в стационар.
Схему подбирают персонально с учетом советов кардиолога и нефролога опосля оценки результатов обследования. Выбор препаратов зависит от многофункционального класса сердечной дефицитности, степени поражения почек, сопутствующей патологии. Один из принципиальных качеств всеохватывающего исцеления – соблюдение диеты (Диета — совокупность правил употребления пищи человеком) с наибольшим ограничением поваренной соли наименее 3 г и воды до 1,5 л в день в период активной диуретической терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания). Пациента раз в день взвешивают для контроля укрытых отеков, считают количество выпитой воды и выделенной мочи, проводят динамическую тонометрию.
Ограниченная терапия (Терапия от греч. [therapeia] — лечение, оздоровление)
К продуктам с доказанной эффективностью, снижающим уровень смертности и замедляющим прогресс застойной ХСН, относят ингибиторы АПФ/ БРА, антагонисты альдостерона, бета-блокаторы. По свидетельствам используют композиции нитратов и гидралазина, средства для стабилизации метаболизма миокарда и пр. Главные препараты действуют последующим образом:
- Ингибиторы АПФ и БРА. Клинические советы по нефрологии для пациента с застойной сердечной дефицитностью относят блокаду РААС к мероприятиям первой полосы, лежащим в базе кардио- и нефропротекции. Цель приема АПФ – выключение фермента, содействующего синтезу активного ангиотензина, который увеличивает давление. БРА также понижают АД, но работают при помощи устранения чувствительности рецепторов к ангиотензину.
- Диуретики. Для нормализации кровообращения (Кровообращение — важный фактор в жизнедеятельности организма человека и ряда животных) не наименее принципиально нейтрализовать минералокортикоидные сенсоры, для этого назначают антагонисты рецепторов альдостерона (калийсберегающие диуретики): спиронолактон, эплеренон. Их основное действие – вывод излишней воды и натрия при сохранении калия. Перед тем, как назначить то либо другое средство, оценивают скорость клубочковой фильтрации. Фуросемид и торасемид используют в качестве мочегонных средств при низкой СКФ.
- Бета-блокаторы. Исцеление бета-блокаторами замедляет прогресс патологии, вызывает восстановление (ремоделирование) отделов сердца, улучшает многофункциональные способности. На фоне приема препаратов миниатюризируется тахикардия, тормозится апоптоз и кардиотоксическое действие катехоламинов, опосредованно замедляется активность РААС. По свидетельствам бета-блокаторы могут употребляться в комбинированной терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания).
Хирургическое исцеление
Хирургическое исцеление в сочетании с медикаментозным преследует цель усилить насосную функцию миокарда. Застойная почка как отягощение ХСН может нивелироваться опосля оптимизации сердечного выброса. В случае наличия необратимых последствий с утратой многофункциональной возможности прогрессирование ХБП можно значительно замедлить при помощи адекватной терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания). Операции при застойной ХСН и кардиоренальном синдроме включают:
- Ресинхронизацию. Ресинхронизирующая терапия (Терапия от греч. [therapeia] — лечение, оздоровление) помогает уменьшить многофункциональный класс ХСН. Искусственная синхронизация работы всех отделов сердца достигается методом имплантации кардиостимулятора. Основное показание – механическая асинергия желудочков и нарушение функции внутрижелудочковых структур.
- Остальные операции. При определении предпосылки ХСН вероятна корректировка недостатка при помощи оперативного исцеления. При стенозе делают АКШ, но исследования не проявили особенных преимуществ операции в сопоставлении с медикаментозной терапией (Терапия от греч. [therapeia] — лечение, оздоровление). Устранение митральной регургитации дозволяет уменьшить клинические проявления у кропотливо отобранных пациентов, отдаленный прогноз исследован недостаточно. Трансплантация сердца подступает для неких нездоровых с терминальной стадией ХСН.
Экспериментальные методы: ультрафильтрация (УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением))
При рефрактерной (устойчивой) к терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания) ХСН с прогрессированием уровня альбуминурии и понижением СКФ время от времени используют корректировку аква гомеостаза методом выведения из крови (внутренней средой организма человека и животных) безбелковой воды через естественные либо искусственные фильтры. Дегидратация происходит дозированно, в этом заключается основное отличие от внедрения системных диуретиков. УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением) осуществляется за счет различия осмотического и гидростатического давления. Противоречивые данные клинических испытаний не разрешают обширно советовать УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением) в медицинской практике.
Есть исследования, подтвердившие уменьшение массы тела за счет избавления от излишней воды в течение 48 часов опосля УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением) при приобретенной СН. В другом исследовании оценивали состояние пациентов опосля проведения УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением) и при предназначении диуретиков без УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением). Получены данные, что количество осложнений (пневмония, бактериемия) больше в группе нездоровых опосля ультрафильтрации. У испытуемых также было выявлено увеличение креатинина сыворотки крови (внутренней средой организма человека и животных). Большая часть нефрологов держится представления, что УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением) может назначаться для увеличения эффективности диуретиков, но в составе комбинированного исцеления.
Прогноз и профилактика
Финал при ХСН суровый (неблагоприятный), застойная почка с прогрессированием ХПН утяжеляет прогноз. Чем выше многофункциональный класс сердечной дефицитности, тем больше возможность смертельного финала: при IV ФК летальность в течение 6 месяцев составляет 44%, при нетяжелой ХСН лишь 50% пациентов переживает 4-летний предел с момента установления диагноза (краткое медицинское заключение об имеющемся заболевании (травме), отклонении в состоянии здоровья обследуемого или о причине смерти). Внедрение современных способов исцеления позволило уменьшить смертность при тяжеленной СН на 35%.
Профилактика предполагает приверженность к здоровому виду жизни. С превентивной целью даже здоровым людям следует часто надзирать уровень сахара и холестерина (Нерастворим в воде, растворим в жирах и органических растворителях. ), артериальное давление, а при выявлении ХСН и нарушении почечной функции мониторировать уровень мочевины, креатинина, альбуминурии. Если доктор провозгласил прием препаратов, нужно верно следовать рекомендованной схеме, не поменять группы и дозы фармацевтических средств без помощи других.