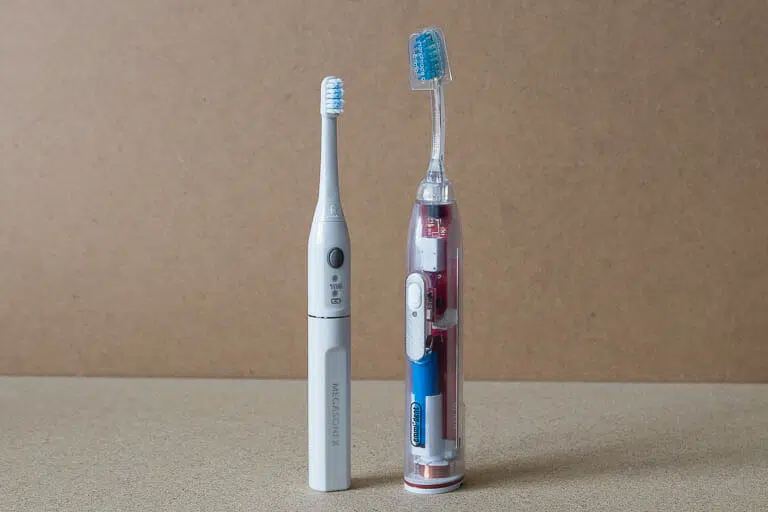
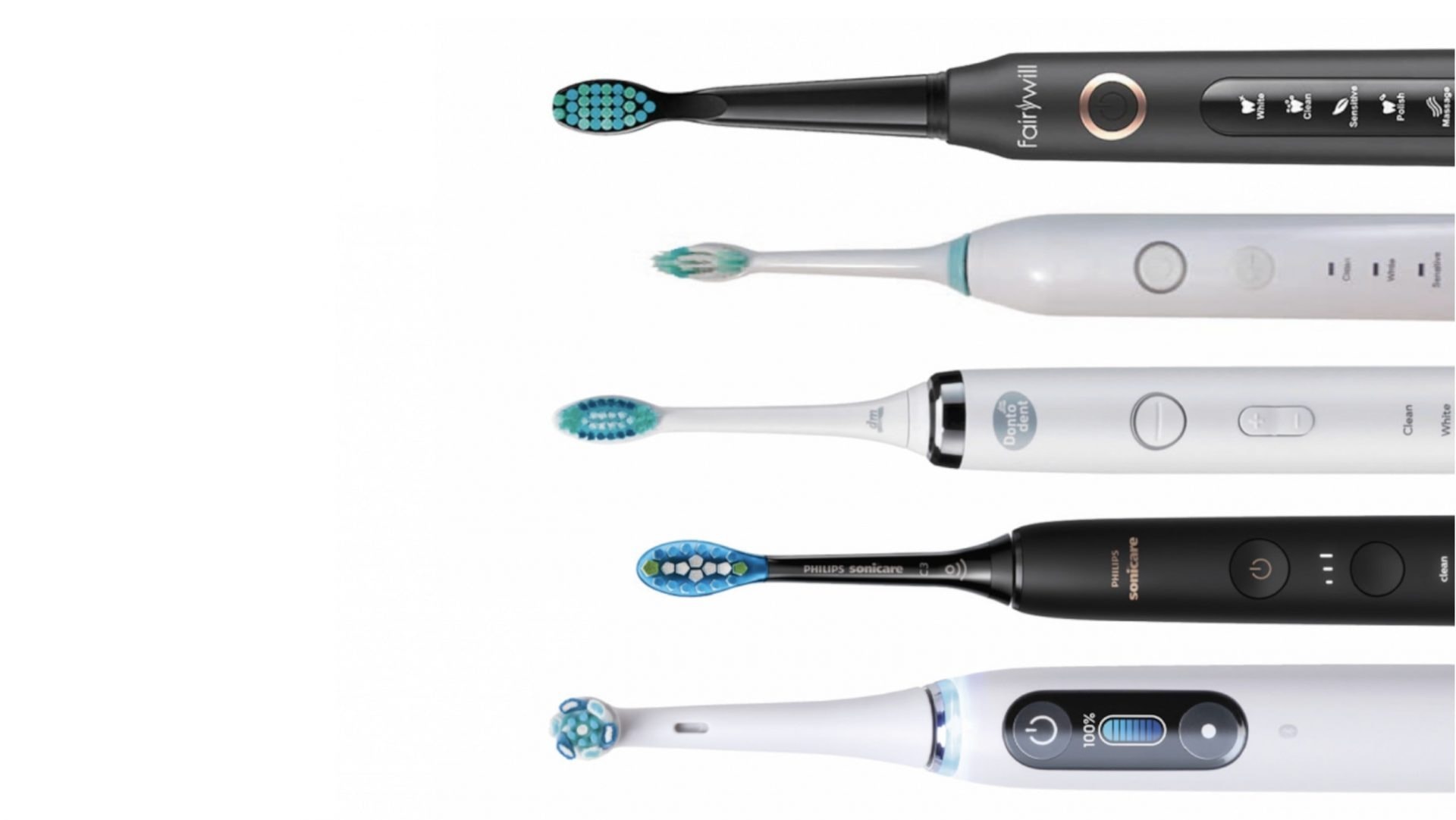
Silk'n SonicYou black elektrische Schallzahnbürste Zahnbürste Ultraschallzahnbürste 300 Tage Akkulaufzeit 3 Modi Timer Display USB-C | mydealz

emmi-dent Ultraschall Zahncreme „Kids“ I Kinder-Zahncreme mit Apfel-Geschmack I Ideal für empfindliche Zähne und Zahnfleisch I Frei von Mikroplastik & Nanomaterialien I Vegan & glutenfrei I 1x 75 ml : Amazon.de: Drogerie

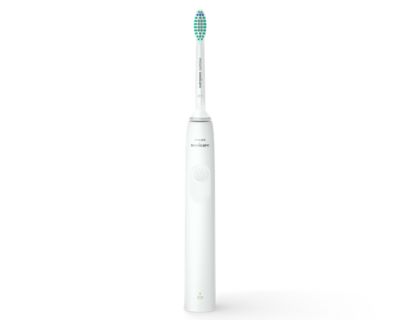
Philips Sonicare ProtectiveClean 4300 Elektrische Schallzahnbürste, weiß (Modell HX6807/51) : Amazon.de: Drogerie & Körperpflege

Silk'n SonicYou black elektrische Schallzahnbürste Zahnbürste Ultraschallzahnbürste 300 Tage Akkulaufzeit 3 Modi Timer Display USB-C | mydealz

happybrush Elektrische Schallzahnbürste Eco VIBE 3 Schwarz | Set V3 mit Elektrischer Zahnbürste & TravelCase | Klimaneutral, Reise-Etui & Power-Akku

Silk'n SonicYou black elektrische Schallzahnbürste Zahnbürste Ultraschallzahnbürste 300 Tage Akkulaufzeit 3 Modi Timer Display USB-C | mydealz
Silk'n SonicYou black elektrische Schallzahnbürste Zahnbürste Ultraschallzahnbürste 300 Tage Akkulaufzeit 3 Modi Timer Display USB-C | mydealz

Amazon.de: GREENHipster 8er Aufsteckbürsten aus nachhaltigem Bambus | Bürstenköpfe passend für Philips Sonicare Schallzahnbürsten | 100% BPA frei | Ersatzbürsten Familienpackung (4 Regenbogen, 4 Schwarz)