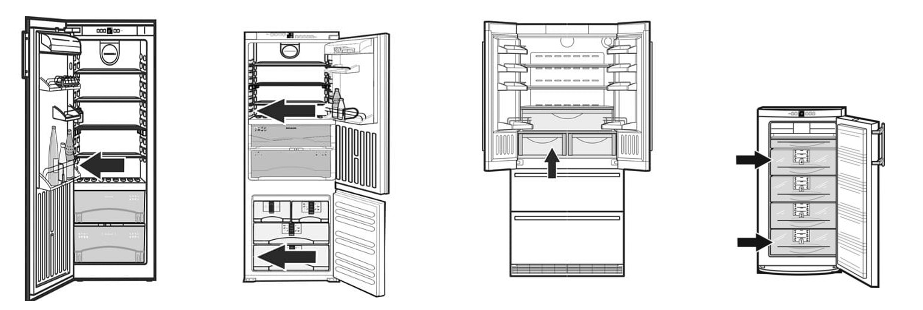
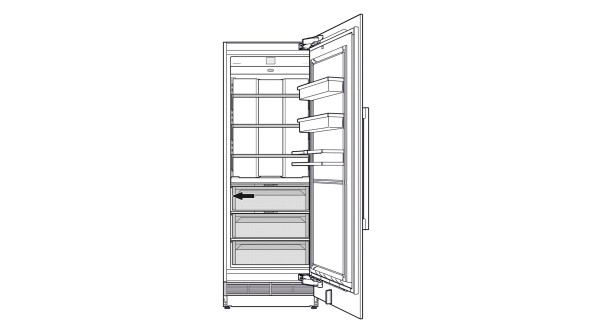
LIEBHERR IRe 5100-20 Integrierbarer Kühlschrank mit EasyFresh - Hausgeräte und Elektrogeräte | Elektrohaus Zimmerly

Liebherr Kundendienst in Görlitz, Reichenbach, Rothenburg, Bad Muskau, Niesky, Zittau - Kälte-Klima-Service Beier GmbH

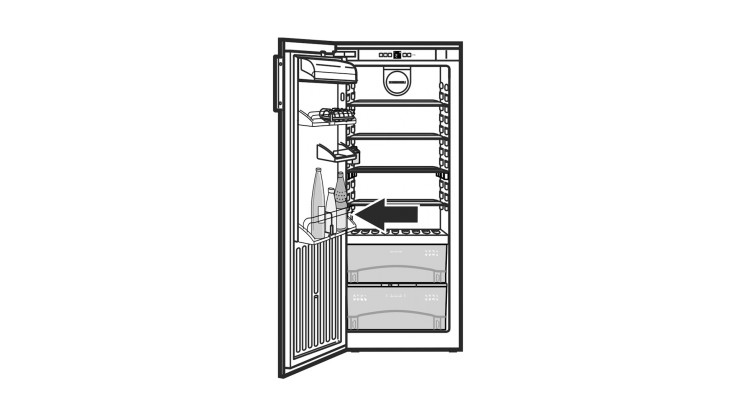
Voordeelset! zijpaneel houder flessenvak Liebherr koelkast rechts 7438550 + links 7427329 : Amazon.de: Elektro-Großgeräte

Voordeelset! zijpaneel houder flessenvak Liebherr koelkast rechts 7438550 + links 7427329 : Amazon.de: Elektro-Großgeräte
Liebherr Kühl-Gefrierkombi CPesf 3523: Kompressor läuft unentwegt und wird heiß - Hausgeräteforum - Team Hack