Акушерский перитонит

Акушерский перитонит — это острое воспаление (Воспаление — сложная местная реакция организма на повреждение) брюшины, возникающее вследствие её бактериального обсеменения в родах либо послеродовом периоде. Проявляется разлитой болью (неприятного сенсорного и эмоционального переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения) в животике, напряжённостью брюшной стены, метеоризмом, задержкой стула, увеличением температуры и нарастанием общей интоксикации. Для постановки диагноза (краткое медицинское заключение об имеющемся заболевании (травме), отклонении в состоянии здоровья обследуемого или о причине смерти) употребляют физикальные способы обследования, УЗИ (Ультразвуковое исследование — неинвазивное исследование организма человека или животного с помощью ультразвуковых волн), обзорную рентгенографию животика, лабораторные способы диагностики. Исцеление обычно хирургическое с экстирпацией матки и её труб. Опосля операции пациентке показана активная бактерицидная и инфузионная терапия (Терапия от греч. [therapeia] — лечение, оздоровление).
Оглавление
Общие сведения
В истинное время воспаление (Воспаление — сложная местная реакция организма на повреждение) брюшины у родильниц возникает сравнимо изредка – частота патологии обычно не превосходит 0,05-0,3%. При всем этом из-за высочайшей летальности конкретно акушерский перитонит является одним из самых тяжёлых осложнений родов и более нередких обстоятельств материнской смертности. Наиболее чем в 98% случаев болезнь развивается опосля оперативного родоразрешения способом кесарева сечения, еще пореже (у 1-2% пациенток) – на фоне гнойного сальпингоофорита либо септикопиемии. Распространённость патологии впрямую зависит от контингента беременных и уровня оказания медпомощи в акушерских стационарах.
Акушерский перитонит
Предпосылки
Воспаление (Воспаление — сложная местная реакция организма на повреждение) брюшины опосля кесарева сечения либо родов — следствие дисбаланса меж вирулентностью патогенных микробов и уровнем иммунной резистентности дамы. Возбудителями акушерского перитонита обычно являются грамотрицательные бактерии (протей, синегнойная и пищеварительная палочки) и неспорообразующие анаэробы (клостридии, фузобактерии, пептококки и в особенности бактероиды). В трети случаев в перитонеальном экссудате определяются грамположительные стафилококки и энтерококки. Более тяжёлые формы заболевания (нарушения нормальной жизнедеятельности, работоспособности) вызываются анаэробно-аэробными ассоциациями.
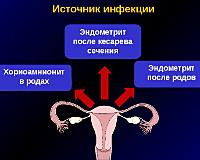
Риск появления послеродового перитонита увеличивается при продолжительном безводном периоде (выше 12 часов), бактериальной обсеменённости влагалища, хорионамнионите, послеродовом эндометрите, приобретенном цервиците, сальпингите, аднексите и длительном парезе кишечного тракта. Спецы в сфере акушерства и гинекологии выделяют три метода инфицирования брюшины:
- Инфецирование в родах. Мельчайшие организмы попадают в брюшную полость совместно с содержимым матки при оперативном родоразрешении беременной с хориоамнионитом.
- Проникновение через пищеварительную стену. Опосля родов на фоне долгого пареза стена кишечного тракта становится проницаемой для патогенной микрофлоры.
- Обсеменение из-за расхождения швов. Больше чем в половине случаев предпосылкой перитонита является несостоятельность послеоперационных швов на матке.
При попадании микробов воспаление (Воспаление — сложная местная реакция организма на повреждение) возникает далековато не постоянно, существенную роль в развитии перитонита играет понижение резистентности. Даже при обычной беременности и неосложнённых родах наблюдается иммунодефицит, обусловленный угнетающим действием эстрогенов, прогестерона и плацентарных белков. Возможность акушерского перитонита возрастает в разы при громоздкой кровопотере, анемии, тяжёлых гестозах, затяжном течении родов, стрессе (В медицине, физиологии, психологии выделяют положительную (эустресс) и отрицательную (дистресс) формы стресса) из-за недостающего обезболивания, нерациональном приёме бактерицидных и кортикостероидных препаратов, травматизации мягеньких тканей во время родов, докторских манипуляций, оперативных вмешательств.
Патогенез
Главным звеном в развитии заболевания (нарушения нормальной жизнедеятельности, работоспособности) является выделение значимого количества тканевых и бактериальных токсинов при мощном обсеменении полости матки, а потом и брюшины патологическими микробами. Поступающие в кровь (внутренняя среда организма, образованная жидкой соединительной тканью. Состоит из плазмы и форменных элементов: клеток лейкоцитов и постклеточных структур: эритроцитов и тромбоцитов) токсины (Токсин др.-греч. (toxikos) — ядовитый — яд биологического происхождения) стимулируют выход гистамина, серотонина и ряда остальных биоактивных веществ. В итоге нарушается проницаемость сосудов и микроциркуляция крови (внутренней средой организма человека и животных), что приводит к её депонированию и секвестрированию, сначала – в сосудах брюшины и органов брюшной полости.
Вследствие нарастающего отёка кишечного тракта нарушается его моторика и процессы всасывания, что провоцирует скопление газов и воды в пищеварительных петлях. Предстоящее перерастяжение стены кишечного тракта ухудшает расстройства микроциркуляции, увеличивает дегидратацию и гидроионные нарушения. На фоне общей интоксикации, недостатка внутри- и внеклеточной воды наращивается ацидоз, гипокалиемия, гиповолемия, что сопровождается сгущением крови (внутренней средой организма человека и животных), олигурией, сердечно-сосудистыми и дыхательными расстройствами. В терминальной фазе акушерского перитонита декомпенсируются главные актуальные функции.
Систематизация
При систематизации воспалений (Воспаление (лат. inflammatio) — это комплексный, местный и общий патологический процесс, возникающий в ответ на повреждение клеточных структур организма или действие патогенного раздражителя и проявляющийся в реакция) брюшины, возникающих в акушерской практике, учитывают механизм инфицирования, степень распространённости патологического процесса, нрав экссудата и клиническое течение. С учётом вероятных путей распространения возбудителей различают:
- Первичный перитонит, при котором мельчайшие организмы попадают на брюшину во время кесарева сечения из матки (ранешний перитонит) либо из кишечного тракта опосля операции.
- Вторичный перитонит, вызванный расхождением несостоятельных швов на прооперированной матке при наличии послеродового эндометрита.
По данным акушеров-гинекологов, первичное инфицирование наблюдается примерно в 45% случаев заболевания (нарушения нормальной жизнедеятельности, работоспособности), симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) воспаления появляются на 1-2 день при обсеменении брюшины при операции и на 3-4 день при парезе кишечного тракта. Вторичный перитонит развивается на 4-9 денек опосля вмещательства у 55% заболевших. Зависимо от степени поражения брюшины воспаление (Воспаление — сложная местная реакция организма на повреждение) быть может общим, распространённым (диффузным либо разлитым), местным ограниченным (абсцесс (лат. abscessus — нарыв — гнойное воспаление тканей с их расплавлением и образованием гнойной полости)) либо неограниченным (пельвиоперитонит). По нраву экссудата воспалительный процесс бывает серозным, фибринозным и гнойным. С учётом степени выраженности клинических проявлений различают реактивную, токсическую и терминальную стадии заболевания.
Симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности)
Фактически у 40% родильниц симптоматика послеродового перитонита является стёртой. При традиционном течении на 1-9 день опосля родов дама отмечает вздутие животика. В первой (реактивной) фазе, длящейся до суток, стул отсутствует, отхождение газов затруднено либо нереально. Возникает локальная болезненность понизу животика, которая потом приобретает разлитой нрав, сопровождается напряжением мускул фронтальной брюшной стены. Лохии стают гноевидными с противным запахом. Родильница сетует на тошноту (Тошнотa — тягостное ощущение в подложечной области), рвоту (Рвота — рефлекторное извержение содержимого желудка иногда и двенадцатиперстной кишки через рот, иногда и через нос), сухость во рту, выраженный озноб. Температура увеличивается до 38-39° С и выше.
О переходе заболевания (нарушения нормальной жизнедеятельности, работоспособности) во вторую (токсическую) фазу свидетельствует выраженный интоксикационный синдром (совокупность симптомов с общим патогенезом). Пациентка чувствует слабость, заторможенность, разбитость, головокружение (Головокружение — ощущение неуверенности в определении своего положения в пространстве). Миниатюризируется количество мочи, наращивается метеоризм, отсутствует перистальтика кишечного тракта. Сохраняется высочайшая температура. Учащается дыхание и частота сердечных сокращений. Боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение) и мышечное напряжение несколько уменьшаются. При неадекватном лечении (процесс для облегчение, снятие или устранение симптомов и заболевания) через 1-3 суток болезнь перебегает в терминальную стадию. Родильница продолжает сетовать на выраженную слабость, головокружение (Головокружение — ощущение неуверенности в определении своего положения в пространстве), чувство вздутия животика и его разлитую болезненность. Температура часто падает ниже 36° С.
Отягощения
При несвоевременной диагностике и неверном лечении (процесс для облегчение, снятие или устранение симптомов и заболевания) акушерский перитонит осложняется абсцессами брюшной полости, динамической пищеварительной непроходимостью, острым тромбофлебитом воротной вены, инфекциями верхних и нижних дыхательных путей (трахеобронхитом, нозокомиальной пневмонией), уроинфекцией, ДВС-синдромом, кровотечением, сепсисом и септическим шоком. В терминальной стадии у пациенток развивается полиорганная дефицитность с расстройствами сердечно-сосудистой и дыхательной деятельности, нарушениями работы почек и печени, спутанностью сознания, переходящими в кому и погибель. Отдалёнными последствиями излеченного перитонита являются нарушенная моторика кишечного тракта, послеоперационные грыжи и спаечная болезнь, которая в 20% случаев приводит к бесплодию. У дам, перенесших воспаление (Воспаление — сложная местная реакция организма на повреждение) брюшины, растет риск развития странгуляционной пищеварительной непроходимости.
Диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента)
Своевременное выявление акушерского перитонита — ключевое условие для выбора правильной стратегии исцеления и предупреждения вероятных осложнений. В диагностике используют такие физикальные, инструментальные и лабораторные способы обследования, как:
- Пальпация животика. При воспалении брюшины определяется разлитая болезненность, метеоризм, положительные симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) Щёткина-Блюмберга, Кулленкампфа, Раздольского.
- Перкуссия брюшной полости. В боковых флангах и понизу животика наблюдается притупление, свидетельствующее о наличии воды.
- Аускультация кишечного тракта. При прослушивании отсутствуют соответствующие пищеварительные шумы.
- Микробиологическое исследование. Возбудитель заболевания (нарушения нормальной жизнедеятельности, работоспособности) определяется в отделяемом матки, крови (внутренней средой организма человека и животных), перитонеальном экссудате. Оценивается его чувствительность к лекарствам.
- Общий анализ крови (внутренней средой организма человека и животных). Находится умеренный либо выраженный лейкоцитоз, палочкоядерный сдвиг формулы, токсическая зернистость нейтрофилов, высочайшая СОЭ.
- Биохимическое исследование крови (внутренней средой организма человека и животных). Находятся признаки метаболического ацидоза, нарушений белкового и липидного обмена, респираторного алкалоза, повышено содержание азотистых шлаков.
- Оценка системы гемостаза. Свойственна гиперкоагуляция и коагулопатия употребления.
- Общий анализ мочи. В составе мочи определяются лейкоциты, гиалиновые цилиндры, белок.
- УЗИ (Ультразвуковое исследование — неинвазивное исследование организма человека или животного с помощью ультразвуковых волн) брюшной полости. Сзади матки, в кишечном тракте и меж его петлями выявляется жидкость, пищеварительная стена гиперэхогенна, шов на матке имеет неравномерную толщину и структуру.
- Обзорная рентгенография животика. О наличии перитонита свидетельствует гиперпневматоз кишечного тракта и чаши Клойбера.
По свидетельствам быть может рекомендована КТ (Компьютерная томография — метод неразрушающего послойного исследования внутренней структуры объекта) брюшной полости и диагностическая лапароскопия. Для оценки состояния сердечно-сосудистой системы назначают ЭКГ (Электрокардиография — методика регистрации и исследования электрических полей, образующихся при работе сердца), контролируют в динамике артериальное давление и пульс.
Дифференциальная диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента)
Дифференциальная диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента) проводится с тяжёлым послеродовым эндометритом, острым гнойным пиелонефритом, хирургическими болезнями (аппендицитом, острым холециститом, панкреатитом, прободением язвы желудка и т. п.). К ведению пациентки завлекают доктора, анестезиолога-реаниматолога, терапевта, инфекциониста, клинического фармаколога.
Исцеление акушерского перитонита
Ограниченное исцеление
Выбор целебной стратегии зависит от типа, стадии и тяжести заболевания (нарушения нормальной жизнедеятельности, работоспособности). Ограниченная терапия (Терапия от греч. [therapeia] — лечение, оздоровление) эффективна лишь в реактивной фазе ранешнего перитонита. Схема исцеления включает:
- Бактерицидные препараты. До определения чувствительности возбудителя назначают лекарства из групп полусинтетических пенициллинов, цефалоспоринов, аминогликозидов. В следующем исцеление корригируют с учётом результатов микробиологического исследования.
- Инфузионно-трансфузионная терапия (Терапия от греч. [therapeia] — лечение, оздоровление). Производят управляемую гемодилюцию с внедрением реокорректоров, дезинтоксикационных смесей, белковых препаратов, электролитов, анаболических гормонов. По мере необходимости вводят свежезамороженную плазму крови (внутренней средой организма человека и животных).
Хирургическое исцеление
Продолжительность ограниченной терапии (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания) обычно составляет 12-24 часа. При неэффективности медикаментозного исцеления, нарастании признаков пищеварительной непроходимости и общей интоксикации показано хирургическое вмешательство. Релапаротомия также производится при акушерском перитоните, возникшем из-за пареза кишечного тракта либо расхождения шва на матке. На маленьком шаге предоперационной подготовки пациентке вводят назогастральный зонд для декомпрессии желудка, назначают активную инфузионную терапию (терапия — процесс, для снятия или устранения симптомов и проявлений заболевания) и лекарства. В процессе операции экстирпируется матка с трубами, при гнойном оофорите делается оофорэктомия (удаляются яичники). Брюшная полость опосля кропотливой ревизии санируется, дренируется через переднюю брюшную стену и влагалище. Для декомпрессии кишечного тракта по свидетельствам употребляют интестинальные зонды Эббота-Миллера.
В послеоперационном периоде длится инфузионная и антибиотикотерапия, корригируется гемостаз. Показано предназначение общеукрепляющих средств, иммунокорректоров, гормональных (Гормоны греч. возбуждаю, побуждаю — биологически активные вещества, вырабатывающиеся в специализированных клетках желёз внутренней секреции) и десенсибилизирующих препаратов. Симптоматическая терапия (Терапия от греч. [therapeia] — лечение, оздоровление) ориентирована на корректировку нарушений дыхательной, сердечно-сосудистой деятельности, неврологических расстройств, возобновление настоящего функционирования печени и почек. Употребляются препараты, которые стимулируют и восстанавливают эвакуаторную функцию ЖКТ (желудочно-кишечный тракт — пищеварительная система органов настоящих многоклеточных животных, предназначенная для переработки и извлечения из пищи питательных веществ). Для профилактики дисбактериоза используются разные виды эубиотиков.
Прогноз и профилактика
Акушерский перитонит принадлежит к группы тяжёлых заразных болезней. При его распространённой форме смертность составляет от 15 до 30%. Профилактика предугадывает своевременную диагностику воспалительных болезней женской половой сферы, обоснованное предназначение инвазивных процедур во время беременности, выбор правильной акушерской стратегии при ранеем излитии либо подтекании околоплодных вод. Так как послеродовое воспаление (Воспаление — сложная местная реакция организма на повреждение) брюшины часто становится следствием кесарева сечения, важную роль играет обоснованный выбор в пользу оперативного родоразрешения. В профилактических целях всем родильницам в послеродовом периоде показана термометрия и скрининг для своевременного выявления признаков интоксикации и симптомов раздражения брюшины.